CAR T-cell ကုထုံး

ခြုံငုံသုံးသပ်ချက်
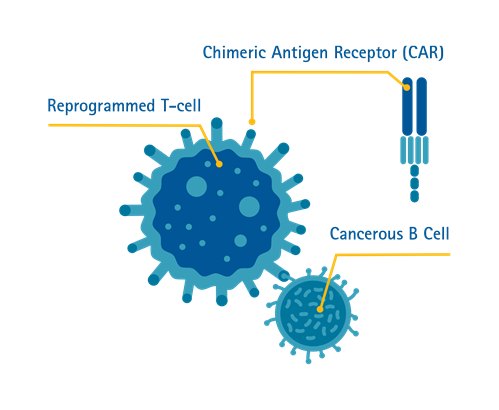
Chimeric Antigen Receptor (CAR) T-cell ကုထုံးဆိုတာ ဘာလဲ ?
T-cells ( သို့ )T-lymphocytes များသည် ကျွန်ုပ်တို့ ခုခံအားစနစ်ထဲရှိ သွေးဖြူဥဆဲလ် အမျိုးအစားတစ်မျိုးဖြစ်ပါသည်။ T-cells တွင် ပုံမှန်မဟုတ်သော ဆဲလ်များ ( သို့ ) ခန္ဓာကိုယ်တွင် ဗိုင်းရပ်စ်ပိုးများ ကူးစက်ခံရသော ဆဲလ်များကို သိရှိနိုင်သော အစွမ်းရှိပါသည်။ ၎င်းနောက် ထိုပုံမှန်မဟုတ်သော ဆဲလ်များကို ဖျက်ဆီးလိုက်ပါသည်။
သို့သော် T-cells သည် တခါတရံ ခန္ဓာကိုယ်တွင် ကင်ဆာကဲ့သို့သော အန္တရာယ်များကို မှတ်မိသိရှိ တိုက်ထုတ်နိုင်စွမ်းတော့ မရှိတတ်ပေ။
Chimeric Antigen Receptor (CAR) T-cell ကုထုံးသည် ခုခံအားစနစ်သုံးကုထုံးတစ်မျိုး ဖြစ်ပါသည်။ ၎င်းသည် လူနာသွေးဆီမှ T-cell များကို ထုတ်ယူလိုက်ပြီး ဓာတ်ခွဲခန်းတွင် ကင်ဆာဆဲလ်ကို သိရှိမှတ်မိစေပြီး ဖျက်ဆီးနိုင်သော T-cell များကို ပြုပြင်ဖန်တီးလိုက်ပါသည်။ ထိုပြုပြင်ဖန်တီးထားသော T-cell များကို လူနာဆီ ပြန်လည်ထိုးသွင်းလိုက်ပါသည်။ လူနာခန္ဓာကိုယ်ထဲသို့ ပြန်လည်ရောက်ရှိပြီးနောက် ပြုပြင်ထားသော T-cell များသည် ကင်ဆာဆဲလ်များကို သိရှိနိုင်ပြီး ခန္ဓာကိုယ်၏ ကိုယ်ပိုင်ခုခံအားတုံ့ပြန်မှုကို တိုးတက်စေပြီး ကင်ဆာကို ဖျက်ဆီးလိုက်ပါသည်။
စင်ကာပူသည် ထိုကုထုံး ^ ကို အရှေ့တောင်အာရှမှာ ပထမဆုံးပေးစွမ်းသော နိုင်ငံဖြစ်ပါသည်။
^ အရင်းအမြစ်- CNA
၎င်းသည် ဘယ်လိုအခြေအနေများကို ကုသပါသလဲ?
CAR T-cell ကုထုံးသည် Diffuse Large B-cell Lymphoma (DLBCL) ကဲ့သို့သော Non-Hodgkin Lymphoma ပြန်လည်ဖြစ်ခြင်းကိုလည်း စီမံနိုင်ပါသည်။အထူးသဖြင့် ရှေ့တွင် အနည်းဆုံးကုသမှုနည်းလမ်း (၂) ခုခံယူပြီးနောက် လိုချင်သော ရလဒ်မရရှိခဲ့သော လူနာများ ဖြစ်ပါသည်။
ဘယ်သူတွေသည် သင့်တော်ပါသလဲ ?
သတ်မှတ်ရွေးချယ်ထားသော လူနာများသည် CAR T-cell ကုထုံးအတွက် သင့်တော်ပါသည်။ ၎င်းတို့တွင် -
- B-cell Acute Lymphoblastic Leukemia (ALL) သွေးဖြူဥကင်ဆာခံစားနေရသော အသက် (၂) နှစ်မှ (၂၅) နှစ်အတွင်း ကလေးများနှင့် လူငယ်လူနာများ - သူတို့သည် ရှေ့ကကုသမှုကို မတုံ့ပြန်သော ၊ ဆက်တိုက် ရောဂါပြန်လည်ဖြစ်လာသော ( သို့ ) ခြင်ဆီအစားထိုးပြီးနောက် ရောဂါပြန်လည်ဖြစ်လာသော အခြေအနေရှိသော သူများဖြစ်ပါသည်။
- ကုသမှုကို မတုန့်ပြန်တော့သော (သို့) ရောဂါပြန်လည်ဖြစ်မှုကို ခံစားနေရသော Diffuse Large B-cell Lymphoma (DLBCL)လူနာများ - အနည်းဆုံး ကုသမှုနည်းလမ်းနှစ်ခုမှ အကျိုးကျေးဇူး တုံ့ပြန်မှု မရှိတော့သော လူနာများဖြစ်ပါသည်။
- ကုသမှုကို မတုန့်ပြန်တော့သော (သို့) ရောဂါပြန်လည်ဖြစ်မှုကို ခံစားနေရသော Follicular Lymphoma (FL)လူနာများ - အနည်းဆုံး ကုသမှုနည်းလမ်းနှစ်ခုမှ အကျိုးကျေးဇူး တုံ့ပြန်မှု မရှိတော့သော လူနာများဖြစ်ပါသည်။
- ဦးနှောက်တွင်း သွေးတိုးခြင်း ( သို့) သတိမရှိတော့သော လူနာများ
- အသက်ရှုလမ်းကြောင်းဆိုင်ရာ မကောင်းတော့သော လူနာများ
- သွေးကြောတွင်း သွေးခဲ သွေးယိုခြင်း လုပ်ငန်းများ ပုံမှန်မဟုတ်တော့သော လူနာများ
- သွေးဆိပ်တက်ခြင်း ( သို့ ) ရောဂါပိုးထိန်းချုပ်မဲ့စွာ ရှိနေသောလူနာများ
CAR T-cell ကုထုံးကို လက်ခံခြင်း။
၎င်းဘယ်လို အလုပ်လုပ်ပါသလဲ?
ပထမဆုံး လူနာသည် ရောဂါကြိုတင်ရှာဖွေစစ်ဆေးမှု ပြုလုပ်ရပါမည်။ သူတို့၏ ရောဂါပေါ် မူတည်၍ CAR T-cell ကုထုံးသည် သင့်လျှော်သော ကုသမှု ဟုတ်မဟုတ် ဆုံးဖြတ်ရန် စစ်ဆေးမှုများကို အစီအစဥ်အလိုက် လုပ်ဆောင်ရပါမည်။ ၎င်းနောက် ထိုလူနာသည် ကုထုံးကို ခံယူရန် သင့်တော်သော လူနာအဖြစ် သေချာအောင်လုပ်ပါသည်။
အဆင့် (၁) - T ဆဲလ်များကို စုဆောင်းသိမ်းဆည်းခြင်း
T-cells အပါအဝင် သွေးဖြူဥများ ကို လူနာသွေးမှ leukapheresis ခေါ်သော လုပ်ဆောင်မှုကို အသုံးပြု၍ ထုတ်ယူပါသည်။ ထိုလုပ်ဆောင်မှု လုပ်နေစဥ်အတွင်း သွေးကြောထဲသို့ ထိုးသွင်းရန် လမ်းကြောင်း နှစ်ခု ထည့်ထားပါသည်။ လမ်းကြောင်းတစ်ခုမှ သွေးဖြူဥများကို သီးခြားခွဲထုတ်ရန် အတွက် သွေးကို ထုတ်ယူပြီး နောက်လမ်းကြောင်းတစ်ခုမှ လူနာခန္ဓာကိုယ်တွင်းသို့ သွေးကို ပြန်လည်ထည့်သွင်းပါသည်။
လူနာများကို ထိုလုပ်ဆောင်မှုလုပ်နေစဥ်အတွင်း လဲလျောင်းနေရန် သို့ လဲလျောင်းလို့ရသော ထိုင်ခုံတွင် ထိုင်ရန် ညွှန်ကြားပါသည်။
အဆင့်(၂) - CAR T ဆဲလ်များ ပြုလုပ်ခြင်း
သွေးဖြူဥများကို ထုတ်ယူပြီးနောက် , T - cells များကို ခွဲထုတ်ကာ ဓာတ်ခွဲခန်းသို့ပို့၍ ပြောင်းလဲလိုက်ပါသည်။ ထိုပြောင်းလဲခြင်းသည် တိကျသော Chimeric Antigen Receptor ( CAR ) ဗီဇကို T cells တွင် ထည့်ပေါင်းလိုက်ခြင်းကို ဆိုလိုပါသည်။ ထို့ကြောင့် CAR T - cells အဖြစ် ထူးခြားပြောင်းလဲသွားပါသည်။ ထိုဆဲလ်များသည် ဓာတ်ခွဲခန်းတွင် ကြီးထွားလာပြီးနောက် ပွားများလာပါသည်။
ပုံမှန်အခြေအနေအောက်တွင် ၎င်းသည် CAR T- cell ကုထုံးအတွက် လိုအပ်သော CAR - T cells အရေအတွက် များများ အလုံအလောက် ထုတ်ရန် အချိန် (၂) ပတ်မှ (၃) ပတ် ကြာနိုင်ပါသည်။
အဆင့်(၃) - ထိုးသွင်းမှု ခံယူခြင်း
လုံလောက်သော CAR T - cells များ ထုတ်ပေးပြီးသောအခါ ၎င်းကို ဆေးရုံသို့ပြန်ပို့ပြီး လူနာအတွင်းသို့ ထိုးသွင်းပါလိမ့်မည်။
ထိုးသွင်းမှုမတိုင်ခင် ရက်အနည်းငယ်တွင် လူနာသည် ခန္ဓာကိုယ်တွင်းရှိ အခြားသော ခုခံအားဆဲလ်များ အရေအတွက် လျော့နည်းရန် ကင်ဆာဆေးသွင်းခြင်းကို ခံယူကောင်းခံယူရနိုင်ပါသည်။ CAR - T cells ကိုလက်ခံနိုင်ရန် ခန္ဓာကိုယ်ကို အဆင့်သင့်ဖြစ်နေစေရန်ဖြစ်ပါသည်။ ၎င်းသည် အသစ်ထိုးသွင်းထားသော CAR - T cells များမှ ကင်ဆာကို တိုက်ထုတ်ဖို့ တက်ကြွမှုရှိစေသော ပိုမိုကောင်းမွန်သော အခွင့်အရေးဖြစ်စေပါသည်။ ယေဘုယျအားဖြင့် ကင်ဆာဆေးသွင်းခြင်းသည် CAR - T cells များ ထိထိရောက်ရောက် တက်ကြွစေရန်အတွက် ကျန်ရှိနေသော ကင်ဆာဆဲလ်များကို အင်အားလျော့ကျစေပါသည်။
CAR - T cells များသည် ခန္ဓာကိုယ်ရှိ ကင်ဆာဆဲလ်များကို စတင်ပေါင်းစပ်လိုက်သည်နှင့် တစ်ပြိုင်နက် သူတို့သည် အရေအတွက်တိုးလာပြီးနောက် ပိုမိုများပြားသော ကင်ဆာဆဲလ်များကို စတင်ဖျက်ဆီးပါသည်။
အဆင့်(၄) - ပြန်လည်ကောင်းမွန်လာခြင်း
CAR - T cells ကုထုံးခံယူထားသောလူနာသည် ခန့်မှန်းချေ (၆)ပတ် (၈)ပတ် တွင် မြန်မြန် ပြန်လည်ကောင်းမွန်လာပါသည်။ ထိုကောင်းမွန်လာချိန်အတွင်း လူနာများကို ဘေးထွက်ဆိုးကျိုးများနှင့် ကုသမှုအပေါ် တုံ့ပြန်မှုအခြေအနေကို စောင့်ကြည့်ပါသည်။
ပြန်လည်ကောင်းမွန်ခြင်းလုပ်ငန်းစဥ်သည် ဘယ်လိုပါလဲ ?
ပြန်လည်ကောင်းမွန်ခြင်းသည် CAR T - cell ထိုးသွင်းပြီးနောက် (၂) လ (၃) လ အကြာတွင် ဖြစ်လေ့ရှိပါသည်။ လူနာများသည် ဆေးရုံမှ မဆင်းခင် ကင်ဆာဆေးသွင်းခြင်း၏ ဘေးထွက်ဆိုးကျိုးများမှ ပြန်လည်သက်သာရန် ပထမဆုံး (၂) ပတ် (၃) ပတ် ဆေးရုံတက်ရပါလိမ့်မည်။
ဆေးရုံမှ ဆင်းပြီးသည့်နောက် လူနာများသည် ဘေးထွက်ဆိုးကျိုးနှင့် ကုသမှုကို တုံ့ပြန်မှု အခြေအနေကို စောင့်ကြည့်ရန် ပြင်ပလူနာရက်ချိန်းများဖြင့် ပုံမှန် ပြသရပေလိမ့်မည်။
CAR T-cell ကုထုံး၏ ဘေးထွက်ဆိုးကျိုးများ
ဘေးထွက်ဆိုးကျိုးတွေက ဘာတွေလဲ ?
CAR T-cell ကုထုံး၏ တစ်ခုတည်းသော အဖြစ်များသော ဘေးထွက်ဆိုးကျိုးမှာ Cytokine များ ထွက်လာသော အခြေအနေ Cytokine Release Syndrome (CRS) ဖြစ်ပါသည်။ ၎င်းသည် ကင်ဆာဆဲလ်များမှ ထွက်လွှတ်ခြင်းနှင့် CAR T-cell များ အလုပ်လုပ်ခြင်းကြောင့် ရရှိလာသော အကျိုးသက်ရောက်မှုများမှ ခန္ဓာကိုယ်ရှိ စနစ်များစွာကို ထိစေသော ရောဂါအခြေအနေဖြစ်ပါသည်။
CRS ၏ ဘေးထွက်ဆိုးကျိုးများမှာ -
- အဖျားကြီးခြင်းနှင့် ချမ်းတုန်ခြင်း
- အသက်ရှုရ ခက်ခဲခြင်း
- ပျို့ခြင်း၊ အန်ခြင်း နှင့် / ( သို့ ) ဝမ်းလျှောခြင်း
- မူးဝေခြင်း နှင့် ခေါင်းတွင် လင်းခနဲ ဖြစ်သွားခြင်း
- ခေါင်းကိုက်ခြင်း
- နှလုံးခုန်နှုန်းမြန်ခြင်း
- မောပန်းနွမ်းနယ်ခြင်း
- ကြွက်သားနှင့် / ( သို့ ) အရိုးနာခြင်း
CRS သည် ထိုးသွင်းပြီးနောက် အပတ်ရေ များစွာတွင် ဖြစ်လာနိုင်ပေသည်။ အဖြစ်များဆုံးမှာ ထိုးသွင်းပြီးနောက် နှစ်ပတ်အတွင်း ဖြစ်တတ်ပါသည်။ CRS အပြင်းအပျော့သည် CAR T-cell ကုထုံးကို တုံ့ပြန်မှုနှင့် မဆိုင်ပေ။ သို့သော် ဘေးထွက်ဆိုးကျိုးများကို သေချာလေ့ကျင့်ထားသော ဆေးပညာဆိုင်ရာ ပြုစုစောင့်ရှောက်မှု အဖွဲ့မှ သေချာစွာ စီမံနိုင်ပါသည်။
အခြားသော ဘေးထွက်ဆိုးကျိုးသည် ခုခံအားသက်ရောက်မှုနှင့် ဆက်စပ်နေသော အာရုံကြောဆိုင်ရာ အဆိပ်အတောက်ဖြစ်စေသော ရောဂါ ( ICANS ) ဖြစ်ပြီး လူနာ၏ ဗဟိုအာရုံကြောစနစ်ကို သက်ရောက်ပါသည်။
CRS နှင့် ICANS သည် ကောင်းစွာသိရှိနိုင်သော ဘေးထွက်ဆိုးကျိုးများကို သေချာလေ့ကျင့်သင်ကြားထားပြီး စီမံခန့်ခွဲနိုင်သောကြောင့် ကောင်းစွာကုသနိုင်ပါသည်။
အကျိုးကျေးဇူးများနှင့် စိန်ခေါ်မှုများ
အကျိုးကျေးဇူးနှင့် စိန်ခေါ်မှုတွေက ဘာတွေလဲ ?
CAR T-cell ကုထုံးသည် သွေးကင်ဆာလူနာများတွင် ကင်ဆာဆေးသွင်းခြင်း၊ ပစ်မှတ်ထားကုထုံး ( သို့) ရိုးတွင်းခြင်ဆီ အစားထိုးကုသခြင်းတို့ဖြင့် ထိန်းချုပ်လို့မရတော့သော ရောဂါအခြေအနေတွင် အသက်ကယ်နိုင်ချေများသော ကုသမှုနည်းလမ်းတစ်ခု ဖြစ်ပါသည်။
သို့သော် ဆဲလ်ကုထုံးသည် အသစ်ဖြစ်နေသည့်အတွက် အချို့သော စိန်ခေါ်မှုများတော့ ရှိနေပါသည်။ ၎င်းတို့မှာ ဤကုသမှုမှ အကျိုးကျေးဇူးရရှိနိုင်သော လူနာများ ရွေးချယ်ရာတွင် ၊ သူတို့၏ ဆေးပညာဆိုင်ရာ သင့်တော်သော အခြေအနေ၊ ဆဲလ်ထုတ်ယူစုဆောင်းသော အချိန်၊ စံချိန်စံညွှန်းကိုက်ညီမှုရှိမရှိ စစ်ဆေးသော အခြေအနေများ ၊ နှင့် လူနာတစ်ဦးချင်းဆီ ကုသမှုမှ ရရှိမည့် ဘေးထွက်ဆိုးကျိုး နှင့် အကျိုးကျေးဇူး အချိုးကျ တွက်ချက်မှု - စသည်တို့ ဖြစ်ပါသည်။
အမေးများသောမေးခွန်းများ (FAQ)
CAR T-cell ကုထုံးသည် ပြန်ရည်ကျိတ်ကင်ဆာနှင့် အခြားသော သွေးကင်ဆာများအတွက် ကုသမှုမှ ကောင်းမွန်သော ရလဒ်ကောင်းများကို ပြသပေးထားပါသည်။
CAR T-cell ကုထုံးဖြင့် ရောဂါထိန်းချုပ်လို့ရသော အောင်မြင်မှုနှုန်းသည် ပြန်ရည်ကျိတ်တွင် (၄၀-၆၀ ) ရာခိုင်နှုန်း နှင့် လူကီးမီးယား သွေးဖြူဥကင်ဆာတွင် ( ၇၀ - ၈၀ ) ရာခိုင်နှုန်းရှိပါသည်။ ယခင်သွေးကင်ဆာအကျိတ်များမှ ပြန်လည်ဖြစ်သော လူနာများတွင် ကုထုံးကုသမှုခံယူပြီးနောက် ကင်ဆာပြန်လည်ဖြစ်ပေါ်လာခြင်း ရလဒ်မျိုးရှိသည်ဟု ဖော်ပြထားခြင်း မရှိသေးပေ။
CAR T-cell ကုထုံးသည် ပုံမှန်သမားရိုးကျ ကင်ဆာကုသမှုများဖြင့် မအောင်မြင်သော လူနာများအတွက် မျှော်လင့်ချက်ကို ယူဆောင်လာပေးပါသည်။
*အရင်းအမြစ် - NCBI
ဟုတ်ပါသည်။ CAR T-cell ကုထုံး၏ အသက်ရှင်နိုင်သော အကျိုးရလဒ်သည် သမားရိုးကျ ကင်ဆာဆေးသွင်းခြင်းထက် ပိုမိုကောင်းမွန်ပါသည်။ CAR T-cell ကုထုံးသည် သမားရိုးကျ ကင်ဆာဆေးသွင်းခြင်းနှင့် ယှဥ်လျှင် အသက်ပိုမိုရှည်စေပါသည်။ အထူးသဖြင့် ပြန်လည်ဖြစ်လာသော / ဆေးတုံ့ပြန်မှုမရှိသော သွေးကင်ဆာများတွင် ဖြစ်ပါသည်။
CAR T-cell ကုထုံးသည် အောင်မြင်မှုနှုန်းများသော ကုသမှုအသစ်ဖြစ်ရုံသာမက မကြာတော့သော နောင်ကာလတွင် သွေးနှင့် မဆိုင်သော ကင်ဆာများတွင်လည်း ကုသမှုနည်းလမ်းတစ်ခု ဖြစ်ကောင်းဖြစ်လာနိုင်ပေသည်။
